札幌心臓血管クリニック
【2026年3月号掲載】

循環器内科&心臓血管外科の「最適解」
「カテーテル」&「MICS」の高度な連携、一歩先の次世代チーム医療
STEP 1 低侵襲治療の「MICS
札幌心臓血管クリニックでは循環器内科(内科)と心臓血管外科(外科)の治療を融合させることで、患者にとって最適なアウトカム(結果)を目指している。
たとえば、まずロボットによる「ダヴィンチ」手術をはじめとした低侵襲心臓手術「MICS」で治療し、それからカテーテル治療でそれ以外を補完する。その逆も然りだ。
従来の外科手術は、一度で一気に治すのが主流だった。だが、それだと患者の身体の負担が大きくなる。また内科のカテーテル治療だけを行うと無理が生じる場合もある。
キーワードは、「高次元のハイブリッド連携」。
内科と外科がそれぞれの得意分野をきちんと分担し合うことで、術後の成績が格段によくなるのだ。
具体的には、弁膜症で大動脈弁と僧帽弁双方の治療が必要な場合、従来は開胸による外科手術が一般的だったが、同院の場合、患者の状態に応じて大動脈弁はカテーテル治療(内科)を行い、僧帽弁については「ダヴィンチ手術」による「MICS」(外科)を行う。
「MICS」は、左右どちらかの胸に3~6㌢程度の小切開をおき、肋骨の隙間から心臓にアプローチして手術するもの。
胸の真ん中を切開してアプローチする従来の開胸(胸骨正中切開)と比べて身体の負担がきわめて少なく、いままで開胸手術では困難とされていた高齢者でも手術を受けられる。
「ダヴィンチ手術」では、術者は手術場から離れた場所(コンソール)でモニターを見ながらカメラとロボットアームを操作、実際の手術はロボットが行う。ロボットアームの精密な動きと広い可動域により、より繊細で迅速な手術が可能となる。
難易度の高い「MICS」において、その限界を突破するのが「ダヴィンチ治療」だ。ロボットならではの精密な動きは、従来のMICSでは到達が困難であった深部の操作を可能にし、より多くの患者に低侵襲治療の恩恵をもたらしている。
また冠動脈疾患で、冠動脈のうち、最も重要な血管である左前下行枝は「ダヴィンチ」によるバイパス手術を行うことで患者の状態を安定させ、残りの左回旋枝と右冠動脈の血管についてはカテーテルで治療すると、小さな創口で負担の少ない治療が可能となる。
弁膜症と冠動脈疾患を合併している場合も同様だ。
「MICS」の長所は、胸骨を切らないのでからだへの負担が圧倒的に少ないこと。開胸手術だと2週間程度の入院が必要だが、「MICS」の場合、4、5日で退院できる。術後の疼痛もほとんどなく、縦隔炎などの術後の重篤な感染症も起こりにくいので社会復帰も早い。
一方で、今日のカテーテル技術をもってすれば、治療困難な症例はほとんど存在しない。だが重要なのは「できるか否か」ではなく「いかに安全か」である。無理なカテーテル操作は血管損傷などのリスクを増大させるため、同院では外科の「ダヴィンチ」によるバイパス手術などを戦略的に組み合わせる。この高度な使い分けこそが、合併症を最小限に抑え、最高の結果を導き出す鍵となる。
特に前述の左前下行枝で根元の箇所に病変がある場合にカテーテル治療を行うと危険性を伴い、合併症のリスクも高まる。左前下行枝については「ダヴィンチ」によるバイパス手術を行うのは、そのためだ。
STEP 2 カンファレンスで「症例」を共有

いわば内科と外科のコラボで患者にとって最適なアウトカムを狙うのが同院の真骨頂だと言える。
そのためには、外科と内科の双方の治療が高いレベルにあることが前提となる。
同院はカテーテル治療(内科)も「MICS」(外科)も全国でトップレベルの症例数を誇る。内科か外科の一方を得意とする病院が多い中で、双方とも強いケースは珍しい。
同院では、毎日のカンファレンスを通じて外科の専門医9人と内科の専門医22人がすべての症例を共有している。治療の選択で侃々諤々、意見を交わし、互いに切磋琢磨しながら高い治療成績を目指している。
STEP 3 劇的な進化の弁膜症治療
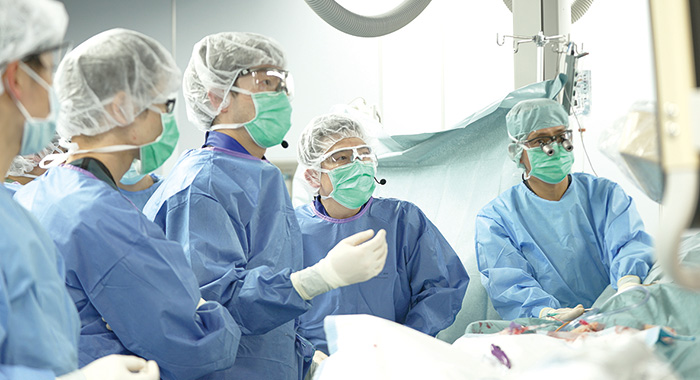
ところで院長の八戸の専門は、カテーテルによる弁膜症治療だ。
かつて弁膜症治療は外科手術でしか行うことができなかった。それがここ10年で劇的に進化した。大動脈弁のカテーテル治療、いわゆる「TAVI」が登場し、続いて僧帽弁に対するクリップ治療、そして今年からは三尖弁に対するカテーテル治療も行われる。
同院では、日本で初めてカテーテルによる僧帽弁や三尖弁の置換術を実施。その実績をバネに、八戸は新デバイスの登場などでさらなる進化に期待している。
八戸 大輔院長/Interview
次世代の多職種連携プロジェクト
――いま取り組んでいるプロジェクトは。
全国でも類を見ない、医師の指示によるトップダウンと多職種連携を融合させた体制を構築しています。
手術やカテーテル治療の現場に、迷う猶予はありません。一分一秒を争う極限状態での判断ミスは命に直結します。だからこそ、直接的な治療においては指揮官たる医師が全責任を負い即断即決する「研ぎ澄まされたトップダウン体制」を貫いています。
一方で、外来や病棟では医師や診療看護師(NP)をはじめ、薬剤師、リハビリ職、管理栄養士らによる多職種精鋭チームを編成しています。毎日カンファレンスを行い、多角的な視点からその場に即した最適解を導き出す「次世代の多職種連携プロジェクト」を実践しています。
――多方面から患者を診るということですね。
医師はどうしても治療そのものに目が向きがちです。しかし、患者さんの家族の想いや退院後の生活、薬の問題などは医師一人では把握しきれません。多様な職種が加わることで、一人の患者の全体像を把握し、最適な治療を選択できるのです。
私たちが目指すのは、全体像を捉えた「質の高い医療」の提供です。病棟全体で情報を共有し病状悪化のリスクを排除することで、身体への負担を軽減し早期退院を可能にしています。医療の質を高めることが、ひいては病院としての高いパフォーマンスへと直結しているのです。
八戸 大輔院長/1978年生まれの47歳。札幌市出身。旭川医科大学卒。韓国全南大学留学、札幌東徳洲会病院、湘南鎌倉総合病院、イタリアSan Raffaele Scientific Institute留学、札幌心臓血管クリニック(循環器内科部長)等を経て、25年5月から現職。日本内科学会総合内科専門医、日本循環器学会循環器専門医、日本プライマリケア連合学会認定医・指導医、日本心血管インターベンション治療学会専門医等。
●医療法人札幌ハートセンター 札幌心臓血管クリニック
住所/札幌市東区北49条東16丁目8‐1
電話/011-784-7847
URL/https://scvc.jp/

