
第12回「心臓の病気(循環器内科)」
狭心症、心筋梗塞、心房細動
昨年3月号にリニューアルした新「医療最前線」では、早期発見を目的に、診断をメインに紹介してきた。その「治療編」として各診療科の専門的な治療内容をわかりやすく紹介する。
第12回は「心臓の病気」について各分野の専門医が解説する。
【狭心症】カテーテル治療「PCI」、外科手術「動脈グラフト」

札幌南一条病院 三浦 哲嗣顧問
狭心症の治療は①生活習慣の改善②薬物治療③カテーテル治療④冠動脈バイパス手術⑤合併症の治療の5つ。
狭心症は冠動脈の動脈硬化が原因だが、動脈硬化の危険因子は喫煙、肥満、高血圧、糖尿病、脂質異常症など。禁煙や食事療法、運動療法などで危険因子を減らすのが①生活習慣の改善だ。
「血圧、体重、血糖値、コレステロールの値はそれぞれ患者さんの目標値が設定できて、その目標を達成することが大切です」と札幌医科大学の三浦哲嗣名誉教授。
②薬物療法では、運動すると発作が起きる「労作性」の狭心症の場合には交感神経の働きを抑える「β遮断薬」を第一選択に使う。それで効果が不十分な場合や気管支喘息などで「β遮断薬」が使えない場合には、「カルシウム拮抗薬」を使う。それでも発作を抑えられない場合には「硝酸薬」を追加する。また心筋梗塞の予防のために「抗血小板薬」(「アスピリン」など)が使われる。
「安静時」に冠動脈攣縮(血管の痙攣)で起きる狭心症は、「カルシウム拮抗薬」が第一選択になる。十分でない場合には「硝酸薬」を追加する。
③カテーテル治療は、薬物のみでは狭心症が予防できない場合に行われることが多く、冠動脈が動脈硬化で狭くなっている場所をカテーテルを使いバルーン(風船)で広げ、元に戻らないようにステント(金網の筒)で固定する「経皮的冠動脈インターベンション」(PCI)を行う。ステントには再狭窄を防ぐための薬剤を塗った「薬物溶出性ステント」が多く使われている。
「PCI」の後では拡張部の血栓の形成を防ぐため前述の「抗血小板薬」を2種類使った、より強力な抗血小板療法が一定期間必要となる。
④冠動脈バイパス手術は、冠動脈の狭くなっている場所をバイパスするように血管をつなぐ外科手術。足の静脈を切り取って使う手術として開発されたが、静脈グラフトは耐用年数が短いため、近年では動脈を使った「動脈グラフト」の手術が主流。特に心臓に近い内胸動脈が使われることが多く、症例によっては橈骨動脈や胃の動脈も使う。
③カテーテル治療と④冠動脈バイパス手術の選択だが、冠動脈狭窄の範囲が広い場合や心臓のポンプ機能が低下している場合には冠動脈バイパス手術が適用されることが多い。
「心臓の広い範囲に血流を送っている左冠動脈の根元(主幹部)が狭くなっている場合や3本の冠動脈すべてに狭窄がある場合には冠動脈バイパス手術を行った方が予後がよいと言われています」(三浦名誉教授)
⑥狭心症の合併症として重要なものに心不全と不整脈がある。心不全がある場合は、それに対する薬物治療とともに心臓リハビリテーションが有効となる。
「ただし心不全や狭心症では適切な運動レベルがあり、それを超えると逆効果になります。運動レベルの調整を含めて医師や理学療法士の指導の下で行うことが重要です」と三浦名誉教授。
生活習慣改善の運動療法についても主治医と十分相談のうえメニューを決めることが大切だ。

【心筋梗塞】カテーテル治療「PCI」「冠動脈バイパス手術」「血栓溶解療法」が基本

循環器・腎臓内科学分野
中川 直樹教授
心筋梗塞の主な治療は、①経皮的冠動脈インターベンション(PCI)と②冠動脈バイパス手術、③血栓溶解療法(t‐PA)の3つ。
①経皮的冠動脈インターベンション(PCI)は、足の付け根や手首の橈骨動脈にカテーテルを挿入し、ステント(金網の筒)とバルーン(風船)を使って血栓で詰まっている冠動脈を広げることで閉塞した冠動脈の血流を再開させる治療法である。
心筋梗塞の治療では、発症から冠動脈開放までの時間をいかに短縮し、心筋の救済範囲を最大化させるかが、その後の再発や生命予後に直結する。
日本循環器学会のガイドラインでは、急性期心筋梗塞の患者が病院に到着してから90分以内の再灌流を推奨している。
冠動脈のどこの血管がどのように詰まっているかを確認するために最初に冠動脈造影を行う(詳しくは、25年5月号「診断編」を参照)。またステントの拡張不全や解離を見逃さないため、IVUS(血管内超音波)やOCT(光干渉断層撮影)などの血管内イメージングの活用が日本では標準的に行われている。
ステントはチタン製の金属を使う場合が多く、体内でステントを異物と認識して血栓ができやすくなるため、血栓形成を予防するためにPCIに先立って血液をサラサラにする薬(ヘパリン)を使った「抗凝固療法」が行われる。
注意したいのが、血流を再開した場合に起こりうる再灌流障害である。再灌流障害とは致死性不整脈である心室細動が起きること。
「PCIの治療では、たまに再灌流障害になることがあるので、致死性不整脈が出ることを想定しながら治療にあたることが大切です。仮に不整脈が出た場合には電気的除細動などで速やかに対応する必要があります」と旭川医科大学の中川直樹教授。
PCIの治療後は、一定期間、抗血小板薬(アスピリン)を内服する必要がある。
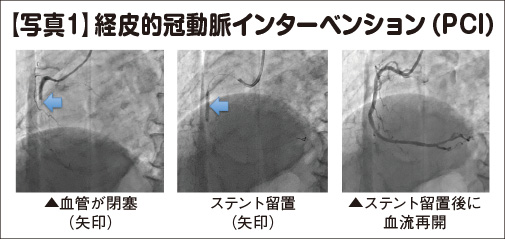
②「冠動脈バイパス手術」は、血管と血管をつなぐ外科的な治療。冠動脈バイパス手術が必要となる症例は、「PCIが困難な場合」あるいは「心筋梗塞の合併症として機械的合併症が生じた場合に適用される。最近では循環器内科と心臓外科が「ハートチーム」をつくり、双方が連携をとってPCIか、冠動脈バイパス手術かの適用を判断している。
「わかりやすく言えば、複数の血管が詰まっている場合や冠動脈の根元に近い箇所が詰まっている場合などに、冠動脈バイパス手術が適用になることが多いです」(中川教授)
特に「心室中隔穿孔」(VSP)や「乳頭筋断裂による急性僧帽弁閉鎖不全症」(MR)、「左室自由壁破裂」のような機械的合併症を認める場合には緊急事態で、冠動脈バイパス手術が適用となる。
③血栓溶解療法(t‐PA)は、遠隔地の患者で心筋梗塞が発症し、すぐにPCIなどの治療ができない場合に搬送中に血栓を溶解する治療である。
「発症から早期(2~3時間以内)であるほど、血栓溶解療法の効果が高いとされています。PCIまでのタイムロスを埋め、心筋壊死を最小限に食い止めるための橋渡しとしての役割が期待されています」(中川教授)
最後に心筋梗塞の治療で大切なのは、再発の予防だという。
「心筋梗塞の再発を予防するためには、高血圧や糖尿病、コレステロールなどの生活習慣の管理がきわめて重要です」と中川教授。

【心房細動(不整脈)】脳塞栓症の予防に「抗凝固療法」「心拍数」&「調律」のコントロール

循環病態内科学分野
古橋 眞人教授
心房細動は、心臓の心房性期外収縮がきっかけとなって起きる。正常の場合、拍動がリズム正しく打っている(洞調律)が、そうでない場合に出るのが期外収縮である。
心房細動には①「発作性」と②「持続性」があり、①「発作性」は普段は洞調律だが、急に期外収縮があらわれてその後元に戻るもの。一方、②「持続性」は期外収縮による心房細動が7日間以上続くものである。
心房細動の治療は大きく分けて(Ⅰ)「心原性塞栓症の予防」、(Ⅱ)「レートコントロール」、(Ⅲ)「リズムコントロール」の3つ。
心房細動は、心臓のなかで血流が滞る場所ができ、血栓(血の固まり)ができやすくなる病気で、血栓が脳に飛ぶと脳梗塞(脳塞栓症)を引き起こす。そのため脳塞栓症を予防するのが(Ⅰ)「心原性塞栓症の予防」だ。
その治療には血をサラサラにする抗凝固療法が行われ、「発作性」と「持続性」の双方で適用になる。

抗凝固療法の適用については「CHADS2スコア」がある(表)。危険因子の頭文字である「C」は心不全で、「H」は高血圧、「A」は年齢で75歳以上、「D」は糖尿病でそれぞれ該当すれば各「1点」、「S」は脳卒中ないしは一過性の脳虚血発作で該当すれば「2点」となる。
その合計が「1点以上」であれば、抗凝固療法の適用になる。ただし持続性の心房細動の人や心筋症などが原因で心房細動の人、65歳以上の場合にはたとえ「0点」でも抗凝固療法の適用を考慮することになっている。
抗凝固療法には大きく分けて①「DOAC」と②「ワルファリン」の薬が使われる。
①「DOAC」は直接凝固系に作用する薬で、最近は第一選択に使われ、さらにア「ダビガトラン」、イ「リバーロキサバン」、ウ「アピキサバン」、エ「エドキサバン」の4種類がある。この4種類の薬は、年齢や体重、腎機能などで適用が決められている。
一方の②「ワルファリン」は以前から使われているが、前述したように最近は「DOAC」の方が第一選択に使われ、「DOAC」で副作用がある場合や弁膜症による心房細動の場合、弁膜症の手術で機械弁を埋入している場合には「ワルファリン」が第一選択になる。
次に(Ⅱ)「レートコントロール」は、心拍数を適正な範囲に維持するような治療である。心房細動は期外収縮をきっかけに脈がバラバラに打ち、心拍数が速くなるため、それを抑えるのが「レートコントロール」になる。
薬で第一選択になるのがア「β遮断薬」で、イ「非ジヒドロピリジン系Ca拮抗薬(ベラパミル等)」や心不全を合併している場合にはウ「ジギタリス」が使われることもある。
「レートコントロールでは、心房細動の時に脈が速くなり過ぎない状態にするのが重要で、これが多くの症例での基本戦略になります」と札幌医科大学の古橋眞人教授。
(Ⅲ)「リズムコントロール」の「リズム」は調律のことで、正常な洞調律に戻してそれを維持するのが「リズムコントロール」。動悸の症状が強かったり、若年の場合、発作性の心房細動の場合にはリズムコントロールで洞調律を目指すのがよいと言われている。
「リズムコントロール」に使う薬はア「Naチャネル遮断薬(ピルシカイニド等)」とイ「Kチャネル遮断薬(アミオダロン等)」。
「ただし薬を使ってもリズムコントロールがうまくいかない場合や心不全がベースになっている心房細動の場合には心不全を悪化させるので、深追いせずにレートコントロールに切り換えることになります」(古橋教授)
特に持続性の場合には洞調律に戻せない場合があり、リズムコントロールを続けると心機能が落ちることがあるから要注意だ。そのほか、脈が速くコントロールできない場合には、「電気的除細動」を行うこともあるという。
リズムコントロールの非薬物治療で普及しているのが「カテーテルアブレーション」。
この治療は、基本的には足の付け根の静脈にカテーテルを挿入し、肺動脈の周辺を高周波で焼灼し、期外収縮の原因となる回路を隔離することで電気信号が肺静脈から心房に伝わらないようにする治療である。
最近ではバルーンカテーテルで一度に広範囲を焼灼する低侵襲治療が普及している。
カテーテルアブレーションは、薬物治療で十分に効果がなかった症例や発作性の心房細動の場合に適用になる。
「リズムコントロールやレートコントロールだけを行っても心房細動の原因となる心不全などの基礎疾患を治療しなければ治療効果が見込めず、また再発するので、原因となる基礎疾患の管理はきわめて重要です。加えて酒の飲み過ぎや肥満、睡眠時無呼吸症候群などが不整脈を誘発するので、生活習慣を含めた包括的な治療や管理が大切です」と古橋教授。

