
第11回「脳の病気」
脳腫瘍、脳梗塞、くも膜下出血
昨年3月号にリニューアルした新「医療最前線」では、早期発見を目的に、診断をメインに紹介してきた。
先月号から、その「治療編」として各診療科の専門的な治療内容をわかりやすく紹介する。
第11回は「脳の病気」について各分野の専門医が解説する。
【脳腫瘍】免疫チェックポイント阻害剤に期待、後遺症を防ぐ「覚醒下手術」

脳神経外科
三國信啓教授
脳腫瘍には良性と悪性があるが、ここでは悪性の脳腫瘍について説明する。
悪性の脳腫瘍は主に①「神経膠腫(グリオーマ)」、②「悪性リンパ腫」、③「転移性の脳腫瘍」の3つ。
一般的にがんの治療の内容は、がんの進行度をあらわす「ステージ」によって異なるが、脳腫瘍の場合には「ステージ」ではなく、病理による「分類」(「1」~「4」)が使われる。
①「神経膠腫(グリオーマ)」の分類「1」は、先天性(生まれつき)、あるいは後天性のものでも短期間で病巣が大きくならない腫瘍で悪性度(増殖速度や浸潤性)は低い。
分類「2」「3」「4」は、遺伝子診断における遺伝子の差に基づくもので前述したように病気の進行度とは異なる。
分類「1」~「4」で最も悪性度が高いのが「4」。ちなみに5年生存率は分類「2」で70〜90%程度、「3」で40〜60%程度、「4」で10%程度である。
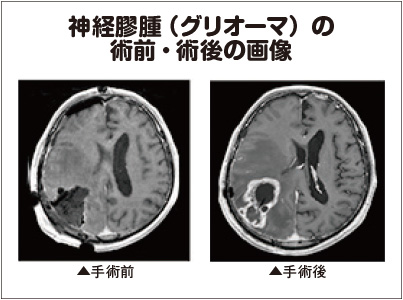
分類「1」の治療は、てんかんなどの症状を抑えるために脳腫瘍摘出手術を行う。手術の部位は側頭葉が最も多い。
分類「2」と「3」の治療内容は同じで、最初に行うのが手術。全摘のほか、分類を確認するため組織を採取する部分摘出や生検を行う。手術の部位は前頭葉が多いが、側頭葉や後頭葉など至るところに及ぶ。術後は「テモダール」などの抗がん剤治療や放射線治療を行う。
分類「4」の治療では、第一に手術で全摘もしくは部分摘出。手術の部位は至るところに及ぶ。術後は放射線治療も行う。
また手術の際にレーザー治療や抗がん剤(「カルムスチン」)のタブレット(固まり)を留置する治療を併用する場合もある。薬物治療では抗がん剤のほか、分子標的薬や免疫チェックポイント阻害剤を使うこともある。
「遺伝子診断の発展で分子標的薬や免疫チェックポイント阻害剤のような新しい治療が行われるようになり、将来これらの治療に期待が持てます」と札幌医科大学の三國信啓教授。
札幌医大では2010年から手術の際に「覚醒下手術」を実施している。これは患者が覚醒している状態で手術を行い、「運動野」や「言語野」、「視覚野」の箇所を確認、この箇所の損傷を避けることで片麻痺や言語障害などの後遺症を出さない手術である。
そのほか、延命治療として特殊な交流電場でがん細胞を死滅させる「電場治療」も行われている。
②「悪性リンパ腫」の治療は、抗がん剤治療がメインとなる。診断のための部分摘出あるいは生検を行うが、全摘は行わない。抗がん剤治療では「ビンクリスチン」や「プレドニゾロン」などを組み合わせて行う。
③「転移性脳腫瘍」は、脳以外の部位に原発がんがあって脳にがんが転移したもの。原発がんで最も多いのは肺がんで、腎臓がん、大腸がん、胃がん、乳がんなども多い。
その治療では、余命が半年以上でなければ手術は適用にならない。抗がん剤による原発がんの治療を強化したり、放射線治療が行われる。

【脳梗塞】血栓を溶かす「t‐PA製剤」、血栓を取り除く「血栓回収療法」

脳神経外科
木下 学教授
脳梗塞は、血管に血栓ができて、それが詰まる病気である。
そのため薬物療法では、血栓を溶かす薬(t‐PA製剤)を点滴で、もしくは血栓がそれ以上大きくならないようにする抗血栓薬(抗血小板薬あるいは抗凝固薬)を内服する必要がある。
「t‐PA製剤は、脳梗塞が完成してしまう前に投与しなければならないので発症から原則4・5時間以内という時間的な制約があります。加えてt‐PA製剤は非常に血液を固まりにくくする薬なので直近に大きな手術を受けられた人や大けがをされた方は、仮に時間的制限内であっても投与することができません」と旭川医科大学の木下学教授。
たとえば胃がんなどの手術を2週間前に受けている場合や外科手術が必要な大けがの場合には使えない。
t‐PA製剤を投与するにあたっては、40項目に及ぶチェックリストがあって、それらを全部クリアすることが求められる。
一方、抗血栓薬については、心臓に血栓ができてその血栓が脳に飛んで脳梗塞になる場合(脳塞栓症)には抗凝固薬を、脳の血管が狭くなって動脈硬化性の脳梗塞になっている場合には抗血小板薬を使うことが一般的だ。
「t‐PA製剤」とともに急性期脳梗塞の中心になるのがカテーテルによる「血管内治療」である。
血管内治療では、吸引器で詰まっている血管内の血栓を取り除き、途絶している血流を再開させる「血栓回収療法」が行われる。
この血栓回収療法も時間的な制限(ゴールデンタイム、発症から6時間以内)があり、また脳梗塞(虚血巣)の大きさによって血栓回収療法の適用を判断するという。
「虚血巣の大きさによっては、経過観察だけでよい場合もあるので必ずしも脳梗塞になったからと言って受けなければならない治療ではありません」(木下教授)
ところで厚生労働省や日本脳卒中学会では、脳卒中センターの整備を進めている。
前述の「t‐PA製剤」や「血栓回収療法」が24時間365日提供でき、血管内治療の専門医が3名以上駐在し、開頭手術にも対応できる施設を「一次脳卒中センターコア施設」に指定。ちなみに旭川市内では旭川医科大学病院と旭川赤十字病院が指定されている。そのほか、24時間365日対応しているわけではないが、脳卒中急性期診療を行う「一次脳卒中センター」もある。
「脳梗塞の患者さんの8割が何らかの生活習慣を基礎に置いています。脳梗塞の予防のためには、何よりも自分の生活習慣と体質を把握することが大切です。定期健診などで血糖値やコレステロール値に異常が指摘されたら最寄りの診療所にかかって是正することをお勧めします」と木下教授。

【くも膜下出血】「クリッピング手術」&「コイル塞栓術」未破裂動脈瘤では経過観察も

脳神経外科
藤村幹教授
くも膜下出血は、脳に発生した動脈瘤(血管のこぶ)が破裂する病気である。
動脈瘤の治療には①破裂と②未破裂の2つの場合がある。
①破裂の場合には、72時間以内になるべく早く治療して再破裂を防ぐことが重要になる。脳の動脈瘤は、血管の分岐部(枝分かれした箇所)にできやすい。それが破裂すると、こぶの部分に大きな穴ができるが、まもなく血のりができて塞がれる。だが、一時的に止血されている状態なので再破裂しやすいのだ。
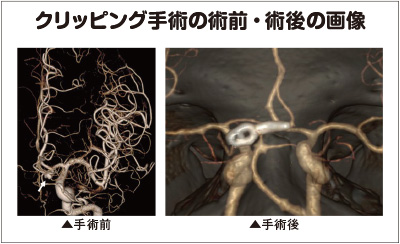
そのための手術が開頭による(ア)クリッピング手術と、血管内治療の(イ)コイル塞栓術。
(ア)クリッピング手術は、脳の動脈瘤の頸部をチタン製のクリップで閉塞する治療法である。
クリップで血管の外側から血管を閉じるので血管内では金属(異物)と血液が触れることがなく、異物と認識されないため、血液が固まることがなく、再発が少ないのが特徴のひとつ。またコイル塞栓術のように血液をサラサラにする抗血小板薬を使用する必要もない。
開頭手術なので侵襲性は大きいと言えるが、コイル塞栓術では治療が難しい複数の特殊な動脈瘤を一度に手術できたり、血管ごと閉塞しなければならない場合にバイパス手術を併用できたりと、幅広く応用が利くのが大きな特徴だ。
一方、(イ)コイル塞栓術は、足の付け根(大脚動脈)や手首(橈骨動脈)からマイクロカテーテルを挿入し、カテーテルで動脈瘤の中にプラチナ製のコイルを充填させることで穴を塞ぐ治療法である。
こちらは前述の抗血小板薬を使用しなければならないが、血管内治療なので開頭の必要がなく、低侵襲治療である。また局所麻酔でも治療が可能だ。
「すでに搬送時に脳血管攣縮(後述)が起きている場合には、クリッピング手術が難しいのですが、その場合にもコイル塞栓術で治療できます」と北海道大学の藤村幹教授。
クリッピング手術なのか、コイル塞栓術なのかという治療の選択については、動脈瘤の場所、形状、合併症などの患者の全身状態によって判断することになるという。
動脈瘤が頭の表面に近ければ開頭手術を行いやすく、逆に血管内治療を行いにくい。
「脳の表面に近い中大脳動脈瘤ではクリッピング手術が向いていますし、脳底動脈瘤のような脳の深い場所の動脈瘤についてはコイル塞栓術を行うことが多いです」(藤村教授)
動脈瘤の形状では、コイル塞栓術では動脈瘤の入り口が広いとコイルが収まりにくい、心臓病や肺の病気などで長時間の全身麻酔が難しい場合には、クリッピング手術は不向きだと言われている。
ところで、クリッピング手術やコイル塞栓術で再破裂のリスクを排除できてもその後、脳血管攣縮への対応が必要になる。脳血管攣縮というのは、動脈瘤の破裂でくも膜下に飛び散った血液(血腫)が血管を縮める物質や炎症性の物質を出して脳の血管がじわじわと細くなる現象で、4~14日目に起こりうる。進行すると脳梗塞になる危険性がある。
脳血管攣縮には、分子標的薬であるエンドセリンの受容体拮抗薬(クラゾセンタン)の静脈注射が有効だ。
「クラゾセンタンを使っても脳血管攣縮が起こる場合には、バルーンカテーテルで血管を膨らませる血管内治療を行ったり、血管攣縮予防薬の塩酸ファスジルを注射することもあります」(藤村教授)
②未破裂の場合の治療では(ア)ステントを併用したコイル塞栓術、最新の(イ)フローダイバーターによるステント治療がある。
(ア)ステントを併用したコイル塞栓術は、ステントでコイルの逸脱を防ぎながら動脈瘤の中にコイルを充填させる治療法。動脈瘤の入り口が広くコイルによる塞栓が難しい動脈瘤でもステントを併用することで治療できる。
(イ)フローダイバーターによるステント治療は、カテーテルで筒状のステント(金属メッシュ)を留置し、動脈瘤を血栓化させる治療法。
「コイル塞栓術やクリッピング術では治療が難しかった動脈瘤をフローダイバーターで治療できるケースが増えてきています」(藤村教授)
日本ではかねてから未破裂動脈瘤における観察研究「UCAS Japan」が行われ、動脈瘤の場所や大きさ、形状によって破裂のリスクがどの程度あるのかがわかるという。
「未破裂の動脈瘤で最も大切なのは、治療の適用です。動脈瘤の場所やサイズ、形状によって治療した方がよいのか、今のところ経過観察だけでよいのかを見きわめることが大切です。主治医とよく相談して治療の必要性を決めることが重要です」と藤村教授。

